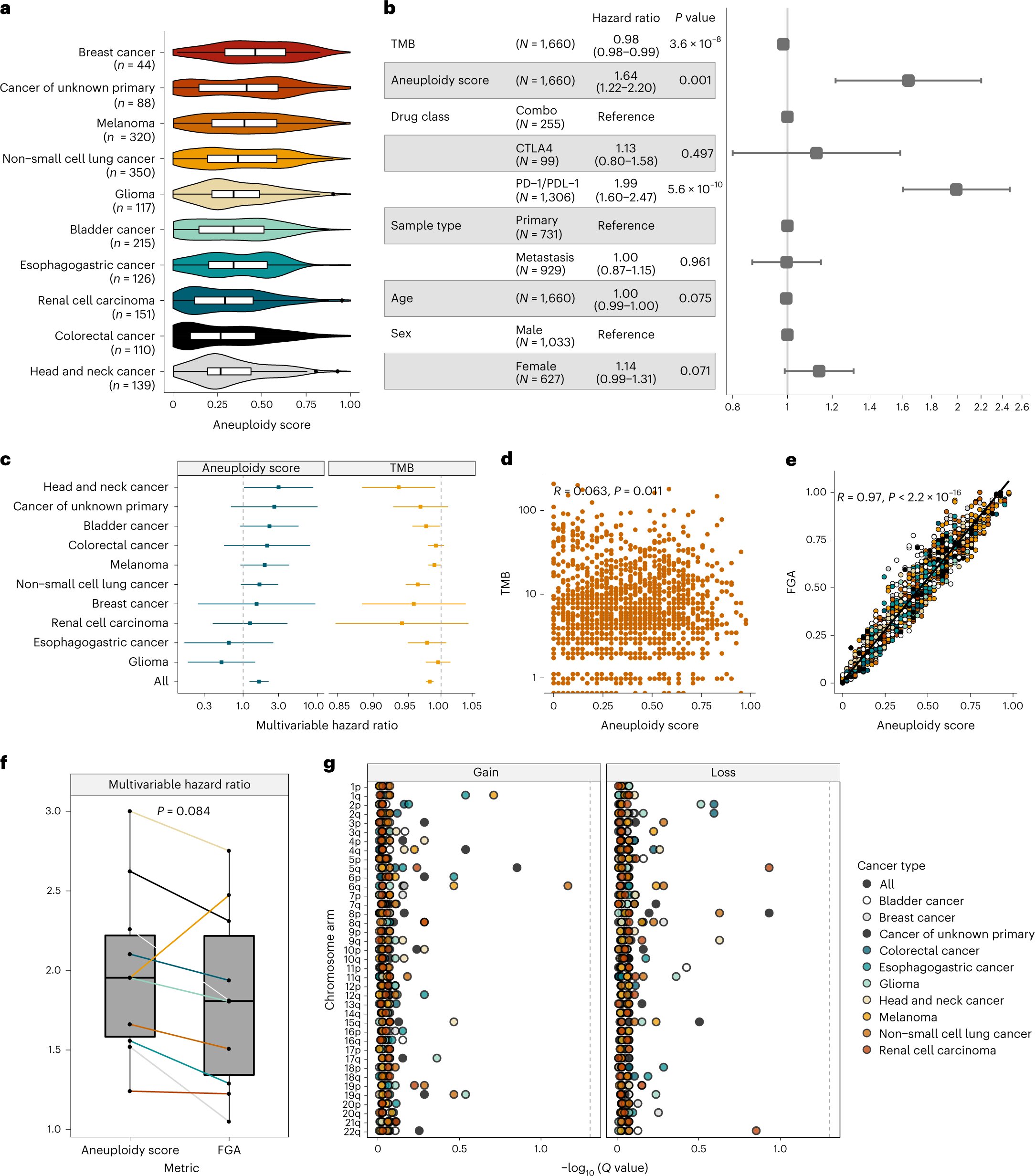
При многих типах рака раковые клетки пытаются выжить, избегая атаки иммунной системы. Эти раковые клетки захватывают механизмы, называемые иммунными контрольными точками, чтобы обмануть иммунную систему, заставив ее думать, что они здоровые клетки. Недавние достижения в лечении рака были сосредоточены на разработке блокаторов иммунных контрольных точек, которые произвели революцию в подходах к лечению многих онкологических больных, в том числе с метастатическим немелкоклеточным раком легкого (МНМРЛ).
К сожалению, только небольшая часть пациентов получила пользу, и большой процент онкологических больных все еще нуждается в более качественном лечении. Ряд исследований на животных показали, что добавление лучевой терапии (РТ) к блокаде иммунных контрольных точек (ICB) дало положительные результаты; однако эта комбинированная терапия не была доказана на людях. Теперь главный клинический вопрос заключается в том, можно ли комбинировать РТ и ИКБ для достижения положительных результатов у пациентов с МНМРЛ, и как именно. В недавно опубликованной статье Nature Cancer исследователи UChicago Medicine определили первый биомаркер, который предсказывает реакцию на комбинацию лечения РТ и ИКБ. Анеуплоидия - это состояние, при котором опухолевые клетки обнаруживают либо отсутствующие, либо дополнительные хромосомы. В текущем исследовании было обнаружено, что пациенты с МНМРЛ с высокой анеуплоидией опухоли имели значительно лучшую выживаемость, если к ИКБ добавляли РТ. Напротив, у пациентов с низкой анеуплоидией не было преимущества в выживаемости при добавлении РТ к лечению ИКБ. Более того, исследователи продемонстрировали, что лучевая терапия метастатических очагов одновременно с ICB, но не до или после, улучшает выживаемость пациентов с опухолями с высокой анеуплоидией, по словам Шона Питроды, доктора медицинских наук, доцента кафедры радиационной и клеточной онкологии в UChicago Medicine и старшего автора статьи. Чтобы оценить различия в клинических и геномных параметрах между последовательной (лучевая терапия с последующей терапией ICB) и параллельной (лучевая терапия во время ICB на борту) терапиями, 37 пациентов с МНМРЛ были включены в рандомизированное клиническое исследование фазы 1. Образцы опухолевой ткани, которые были проанализированы до и во время лечения, показали, что лучевая терапия сама по себе менее эффективна в элиминации опухолевых клеток по сравнению с одновременной лучевой и иммунотерапией. "Ключевым наблюдением было то, что лучевая терапия сама по себе вызывала истощение важных иммунных клеток внутри опухоли, однако при одновременной терапии происходило обогащение иммунных клеток и улучшалась элиминация опухолевых клеток, что приводило к положительным результатам выживания у пациентов с МНМРЛ", - сказал Питрода. Он описал, что при одновременном лечении иммунотерапия отключает иммунные клетки, которые обычно не распознают рак, потому что у рака есть способы спрятаться от иммунной системы. По сути, иммунотерапия - это разоблачение раковых клеток и помощь этим иммунным клеткам нацелиться на опухоль, чтобы бороться с раком. "Проводя иммунотерапию с помощью радиации, мы считаем, что радиация становится более эффективной в уничтожении опухолевых клеток, помогая иммунным клеткам находить поврежденную опухоль, которая отмирает", - сказал он. "Наши результаты подчеркивают, что одной лучевой терапии недостаточно, чтобы вызвать локализованный иммунный ответ при МНМРЛ, и сроки лучевой и иммунотерапии имеют решающее значение для этого процесса", - сказал Питрода. Концепция анеуплоидии опухоли вызывает все больший интерес у исследователей, и другие работы показали связь между анеуплоидией и иммунной системой, но как именно ее можно использовать для улучшения лечения рака, не было определено. Лиам Сперр, нынешний студент-медик Притцкеровской школы медицины Чикагского университета и первый автор этих исследований, ранее разработал алгоритм, который количественно определяет степень анеуплоидии в опухолях пациентов, когда они подвергаются секвенированию ДНК. Вместе исследователи выдвинули гипотезу о том, что, возможно, анеуплоидия может быть полезна для определения того, какие опухоли могут лучше реагировать на иммунотерапию. Основываясь на своих выводах в исследовании Nature Cancer, команда дополнительно проверила, может ли анеуплоидия быть полезной в качестве биомаркера для прогнозирования выживаемости в другом исследовании, опубликованном в Nature Genetics, где была повторно проанализирована большая когорта, состоящая из 1660 пациентов с широким спектром типов рака, которые лечились блокаторами иммунных контрольных точек.. Опухоли с высокой степенью анеуплоидии имели худший прогноз, поскольку эти пациенты не реагировали только на иммунотерапию. Кроме того, анеуплоидия опухоли дополняла опухолевую мутационную нагрузку (TMB) — установленный биомаркер для ответа на иммунотерапию при многих видах рака. Пациенты с высоким ТМБ часто хорошо реагируют на иммунотерапию, а пациенты с низким ТМБ обычно нет. "При опухолях с низким уровнем TMB вы ищете другой биомаркер, такой как анеуплоидия, чтобы улучшить прогноз ответа на иммунотерапию. Наихудшая выживаемость после иммунотерапии у тех, у кого низкий TMB и высокие показатели анеуплоидии, и это, вероятно, пациенты, которым требуется нечто большее, чем иммунотерапия, например, облучение, для улучшения реакции на лечение и результатов", - сказал Шон Питрода. Иммунотерапия полностью изменила то, как мы лечим многие виды рака. Некоторые виды рака смертельны, особенно когда они дают метастазы, но теперь люди могут жить долго, а часть из них даже можно вылечить с помощью иммунотерапии. Однако многие пациенты не реагируют на иммунотерапию, и для улучшения результатов требуются более эффективные стратегии, возможно, путем сочетания иммунотерапии с другими методами лечения рака, такими как лучевая терапия или химиотерапия. Текущее исследование выявило совершенно новый способ прогнозирования реакции пациентов на иммунотерапию и предположило, что добавление облучения тем, кто не реагирует только на иммунотерапию, может улучшить результаты. Питрода сказал: "У нас есть первый метод персонализации терапии — выбрать правильную терапию для нужного пациента в нужное время - с использованием лучевой и иммунотерапии". | |
| Просмотров: 169 | |